Sintomas comuns de alergias alimentares e 6 formas de os reduzir
![]()
 A alergia alimentar é uma das doenças imunitárias que constituem um grave problema de saúde a nível mundial. Estima-se que um quinto da população pensa ter reacções adversas aos alimentos, mas a prevalência real de alergias alimentares varia entre 3% e 4% da população mundial.
A alergia alimentar é uma das doenças imunitárias que constituem um grave problema de saúde a nível mundial. Estima-se que um quinto da população pensa ter reacções adversas aos alimentos, mas a prevalência real de alergias alimentares varia entre 3% e 4% da população mundial.
Apesar da gravidade dos riscos das reacções alérgicas – que, em casos extremos, podem causar a morte – infelizmente, não existe atualmente nenhum tratamento para a alergia alimentar. A única cura é a prevenção!
Tentar evitar os alergénios ou, em caso de alergia, tratar os sintomas, continua a ser a única opção atualmente disponível.
Felizmente, existem formas naturais de reduzir a alergia alimentar.
Estas podem ajudar a estimular o sistema imunitário e a melhorar o microbiota intestinal, o que ajuda a reduzir o desenvolvimento de alergias alimentares e, consequentemente, a reduzir os seus sintomas.
O que é uma alergia alimentar?
Uma alergia alimentar é a resposta do sistema imunitário a um alimento desagradável.
Por outras palavras, quando o organismo detecta que um determinado composto presente num alimento pode ser perigoso, desencadeia uma reação do sistema imunitário para se proteger, produzindo histamina.
O corpo lembra-se desta substância como perigosa e quando a ingere novamente, o seu processo de defesa é imediatamente acionado.
Intolerância alimentar vs alergia alimentar
O diagnóstico das alergias alimentares pode ser problemático porque as reacções alimentares não alérgicas, como a intolerância alimentar, são frequentemente confundidas com os sintomas da alergia alimentar.
As alergias e intolerâncias alimentares são frequentemente associadas, mas existe uma clara diferença entre as duas condições.
A intolerância derivada de um mecanismo imunológico é denominada alergia alimentar e a forma não imunológica é denominada intolerância alimentar.
Uma alergia alimentar resulta de uma reação do anticorpo imunoglobulina E específico do alergénio na corrente sanguínea.
Também são possíveis alergias alimentares não mediadas por IgE.
Isto ocorre quando alguém é exposto a um alimento que causa sinais e sintomas de alergia, como a dermatite alérgica de contacto.
Uma intolerância alimentar é uma reação adversa a um alimento ou a um componente alimentar que não se deve a mecanismos imunológicos.
Por exemplo, uma pessoa pode ter uma resposta imunológica ao leite de vaca devido à proteína do leite, ou pode ser intolerante ao leite devido a uma incapacidade de digerir a lactose.
A incapacidade de digerir a lactose leva à produção excessiva de fluidos no trato gastrointestinal, resultando em dor abdominal e diarreia.
Esta condição é denominada intolerância à lactose porque a lactose não é um alergénio e a resposta não é imune. [1]
As intolerâncias alimentares não são específicas e os sintomas assemelham-se frequentemente a queixas comuns sem explicação médica, tais como problemas digestivos. [2]
As alergias alimentares mais comuns
As alergias alimentares IgE são as reacções adversas alimentares mais comuns e mais perigosas.
Fazem com que o sistema imunitário reaja de forma anormal quando exposto a um ou mais alimentos específicos.
As reacções imediatas de alergia alimentar mediadas por IgE são causadas por um anticorpo anti-imunoglobulina E específico do alergénio na corrente sanguínea.
Quando a IgE está a funcionar corretamente, identifica os estímulos que podem ser prejudiciais para o organismo, como os parasitas, e por isso diz ao organismo para libertar histamina.
A histamina provoca sintomas de alergia como urticária, tosse e pieira.
Por vezes, a IgE reage às proteínas normais dos alimentos e quando a proteína é absorvida durante a digestão e entra na corrente sanguínea, todo o corpo reage como se a proteína fosse uma ameaça.
É por isso que os sintomas de alergia alimentar podem ser sentidos na pele, no sistema respiratório, no sistema digestivo e no sistema circulatório.
Prevalência das alergias alimentares
De acordo com uma revisão abrangente de 2014, publicada na Clinical Journals in Allergy and Immunology, a prevalência de alergia alimentar em bebés está a aumentar e pode afetar até 15-20% dos bebés. [3]
E os investigadores da Mount Sinai School of Medicine sugerem que as alergias alimentares afectam até 6% das crianças pequenas e 3-4% dos adultos [4].
Este aumento alarmante desta taxa exige uma abordagem de saúde pública para a prevenção e tratamento da alergia alimentar, particularmente nas crianças.
Os investigadores sugerem que este aumento na prevalência de alergia alimentar pode ser devido a uma mudança na composição, riqueza e equilíbrio da microbiota que coloniza o intestino humano na primeira infância.
O microbioma humano desempenha um papel essencial no desenvolvimento e funcionamento do sistema imunitário no início da vida.
Uma vez que as alergias alimentares mediadas por IgE estão associadas à desregulação imunitária e à alteração da integridade intestinal, existe um interesse substancial na potencial ligação entre o microbiota intestinal e as alergias alimentares. [5].
As 8 alergias alimentares mais comuns
Embora qualquer alimento possa causar uma reação, relativamente poucos alimentos são responsáveis pela grande maioria das reacções alérgicas significativas induzidas por alimentos.
Mais de 90% das alergias alimentares são causadas pelos seguintes alimentos:
1. Leite de vaca
 A alergia às proteínas do leite de vaca afecta 2 a 7,5% das crianças.
A alergia às proteínas do leite de vaca afecta 2 a 7,5% das crianças.
A persistência na idade adulta é rara, uma vez que a tolerância se desenvolve em 51% dos casos no espaço de 2 anos e em 80% dos casos no espaço de 3-4 anos. [6].
Muitas proteínas do leite têm sido implicadas em respostas alérgicas e a maioria tem demonstrado conter múltiplos epítopos alergénicos.
As reacções induzidas por IgE ao leite de vaca são comuns na primeira infância e as reacções não mediadas por IgE são comuns em adultos.
Um estudo publicado em 2005 no Journal of the American College of Nutrition sugere que a prevalência de alergia ao leite de vaca auto-diagnosticada é 10 vezes superior à incidência clinicamente comprovada, sugerindo que uma grande população restringe desnecessariamente os produtos lácteos (por motivos alérgicos) [7].
2 Ovos
 Depois do leite de vaca, a alergia aos ovos de galinha é a segunda alergia alimentar mais comum em bebés e crianças pequenas.
Depois do leite de vaca, a alergia aos ovos de galinha é a segunda alergia alimentar mais comum em bebés e crianças pequenas.
Uma meta-análise recente sobre a prevalência da alergia alimentar estimou que a alergia ao ovo afecta entre 0,5% e 2,5% das crianças pequenas.
A alergia ao ovo apresenta-se geralmente na segunda metade do primeiro ano de vida, com uma idade média de apresentação de 10 meses.
A maioria das reacções ocorre durante a primeira exposição conhecida da criança ao ovo. O eczema é o sintoma mais comum.
Foram identificadas cinco proteínas alergénicas principais nos ovos de galinha doméstica, sendo a mais dominante a ovalbumina [8].
3. A soja
 A alergia à soja afecta cerca de 0,4% das crianças.
A alergia à soja afecta cerca de 0,4% das crianças.
De acordo com um estudo realizado em 2010 na Faculdade de Medicina da Universidade John Hopkins, 50% das crianças alérgicas à soja tinham superado a sua alergia até aos 7 anos de idade. [9].
A prevalência de sensibilização após a utilização de fórmulas à base de soja é de aproximadamente 8,8%.
A fórmula de soja é normalmente utilizada para bebés alérgicos ao leite de vaca e a investigação sugere que a alergia à soja ocorre apenas numa pequena minoria de crianças pequenas com IgE [10].
4. Trigo
 As doenças relacionadas com o glúten, incluindo a alergia ao trigo, a doença celíaca e a sensibilidade ao glúten não celíaca, têm uma prevalência mundial estimada em cerca de 5%.
As doenças relacionadas com o glúten, incluindo a alergia ao trigo, a doença celíaca e a sensibilidade ao glúten não celíaca, têm uma prevalência mundial estimada em cerca de 5%.
Estas doenças partilham sintomas semelhantes, o que dificulta um diagnóstico claro.
A alergia ao trigo representa um tipo de reação imunológica adversa às proteínas contidas no trigo e nos cereais relacionados.
Os anticorpos IgE estão envolvidos na resposta inflamatória a várias proteínas alergénicas presentes no trigo.
A alergia ao trigo afecta a pele, o trato gastrointestinal e o trato respiratório.
A alergia ao trigo é mais prevalente nas crianças, que geralmente ultrapassam a alergia na idade escolar. [11].
5. Amendoins (peanut)
 A alergia ao amendoim tende a aparecer cedo na vida e os indivíduos afectados geralmente não a ultrapassam.
A alergia ao amendoim tende a aparecer cedo na vida e os indivíduos afectados geralmente não a ultrapassam.
Em indivíduos altamente sensíveis, apenas vestígios de amendoins podem induzir uma reação alérgica.
A investigação sugere que a exposição precoce ao amendoim pode reduzir o risco de desenvolver esta alergia.
De acordo com um estudo de 2010, a alergia ao amendoim afecta cerca de 1% das crianças e 0,6% dos adultos nos Estados Unidos.
Os amendoins são baratos e são frequentemente consumidos na sua forma inalterada e como componente na preparação de muitos pratos.
É por isso que causam o maior número de casos de anafilaxia grave e de mortes. [12].
6. Nozes
 A prevalência de alergias a frutos secos continua a aumentar em todo o mundo, afectando cerca de 1% da população mundial.
A prevalência de alergias a frutos secos continua a aumentar em todo o mundo, afectando cerca de 1% da população mundial.
Estas alergias começam mais frequentemente na infância, mas podem ocorrer em qualquer idade.
Apenas cerca de 10% das pessoas ultrapassam a alergia aos frutos secos.
E as reacções frequentes ao longo da vida causadas por ingestão acidental são um problema grave [13].
Os frutos secos mais frequentemente responsáveis por reacções alérgicas incluem as avelãs, as nozes, os cajus e as amêndoas.
Os menos frequentemente associados a alergias incluem nozes pecan, castanhas, castanhas do Brasil, pinhões, nozes macadâmia, pistácios, coco, nozes Nangai e bolotas.
Uma revisão sistemática de 2015 concluiu que as alergias a frutos de casca rija e a castanha de caju eram os tipos mais comuns de alergia a frutos de casca rija.
7. Peixe
 De acordo com um estudo publicado em Clinical Reviews of Allergy and Immunology (Revisões Clínicas de Alergia e Imunologia)De acordo com um estudo publicado na revista Clinical Reviews of Allergy and Immunology, as reacções adversas ao peixe não são causadas apenas pela reação do sistema imunitário, mas são frequentemente causadas por várias toxinas e parasitas.
De acordo com um estudo publicado em Clinical Reviews of Allergy and Immunology (Revisões Clínicas de Alergia e Imunologia)De acordo com um estudo publicado na revista Clinical Reviews of Allergy and Immunology, as reacções adversas ao peixe não são causadas apenas pela reação do sistema imunitário, mas são frequentemente causadas por várias toxinas e parasitas.
As reacções alérgicas ao peixe podem ser graves e mesmo fatais.
E as crianças geralmente não ultrapassam este tipo de alergia alimentar.
Uma reação não se limita à ingestão de peixe, uma vez que também pode ser causada pelo manuseamento do peixe e pela ingestão de vapores de cozinha.
As taxas de prevalência de alergia ao peixe auto-declarada variam entre 0,2 e 2,29% na população em geral, mas podem atingir até 8% nos trabalhadores da indústria do peixe. [14].
8. Crustáceos
 As reacções alérgicas aos crustáceos, que incluem grupos de crustáceos (caranguejos, lagostas, lagostins, camarões, krill, percevejos e cracas) e moluscos (lulas, polvos e chocos), podem causar sintomas clínicos que vão desde urticária ligeira e síndrome de alergia oral até reacções anafiláticas potencialmente fatais.
As reacções alérgicas aos crustáceos, que incluem grupos de crustáceos (caranguejos, lagostas, lagostins, camarões, krill, percevejos e cracas) e moluscos (lulas, polvos e chocos), podem causar sintomas clínicos que vão desde urticária ligeira e síndrome de alergia oral até reacções anafiláticas potencialmente fatais.
Sabe-se que a alergia aos moluscos é comum e persistente nos adultos e pode causar anafilaxia.
A prevalência da alergia aos moluscos situa-se entre 0,5 e 5%.
A maioria das crianças alérgicas a moluscos é também sensível aos alergénios dos ácaros do pó da casa e das baratas. [15].
Um fenómeno conhecido como reatividade cruzada pode ocorrer quando um anticorpo reage não só com o alergénio original, mas também com um alergénio semelhante.
A reatividade cruzada ocorre quando um alergénio alimentar partilha uma semelhança estrutural ou de sequência com um alergénio alimentar diferente, que pode então desencadear uma reação adversa semelhante à desencadeada pelo alergénio alimentar original.
Isto é comum entre diferentes mariscos e frutos secos [16].
Sintomas de reação alérgica
Os sintomas de alergia alimentar podem variar de ligeiros a graves.
Em casos raros, podem levar a uma reação anafilática, uma reação alérgica grave e potencialmente fatal.
A anafilaxia pode afetar a respiração, causar uma queda drástica da pressão arterial e alterar o ritmo cardíaco.
Pode começar poucos minutos após a ingestão de um alimento alergénico.
Se uma alergia alimentar causar anafilaxia, esta pode ser fatal e deve ser tratada com uma injeção de epinefrina (uma versão sintética da adrenalina).
Os sintomas de alergia alimentar podem envolver a pele, o trato gastrointestinal, o sistema cardiovascular e o trato respiratório.
Alguns sintomas comuns incluem:
- Vómitos ;
- Cólicas estomacais
- Tosse;
- Chiado;
- Falta de ar;
- Dificuldade em engolir
- Inchaço da língua;
- Incapacidade de falar ou respirar;
- Pulso fraco;
- Tonturas;
- Pele pálida ou azulada.
A maioria dos sintomas de alergia alimentar ocorre dentro de duas horas após a ingestão do alergénio e, muitas vezes, começa poucos minutos após a ingestão do alergénio. [17].
A alergia alimentar induzida pelo exercício físico ocorre quando a ingestão de um alergénio alimentar provoca uma reação durante o exercício.
Quando se faz exercício, a temperatura corporal aumenta e, se se tiver ingerido um alergénio imediatamente antes do exercício, podem surgir urticária, comichão ou mesmo tonturas.
A melhor forma de evitar a alergia alimentar induzida pelo exercício é evitar completamente o alergénio alimentar durante pelo menos 4-5 horas antes de qualquer exercício. [18].
Teste de alergia alimentar
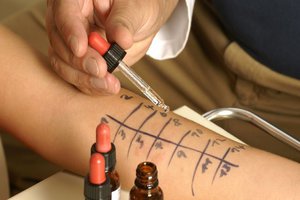 Uma abordagem sistemática do diagnóstico inclui a consulta cuidadosa da história clínica, seguida de testes laboratoriais e dietas de eliminação para confirmar o diagnóstico.
Uma abordagem sistemática do diagnóstico inclui a consulta cuidadosa da história clínica, seguida de testes laboratoriais e dietas de eliminação para confirmar o diagnóstico.
É importante ser avaliado e diagnosticado por um profissional de saúde ou alergologista.
O auto-diagnóstico de alergias alimentares pode levar a restrições alimentares desnecessárias e a uma nutrição inadequada, particularmente em crianças.
Recentemente, um número crescente de testes comerciais de alergia alimentar tem sido comercializado para consumidores e profissionais de saúde.
Os testes de IgG ou de intolerância alimentar têm como objetivo identificar sensibilidades alimentares, intolerâncias alimentares ou alergias alimentares, mas os investigadores acreditam que esta é uma forma de teste não validada.
O teste verifica os níveis de imunoglobulina G (IgG) – um anticorpo criado pelo organismo para combater certos alimentos alergénicos – no sangue.
A amostra de sangue é exposta in vitro a um painel de alimentos e componentes alimentares.
O grau de ligação do anticorpo IgG total a cada alimento é medido para determinar qual dos alimentos cria uma resposta imunitária.
O grau de sensibilidade ou alergia é então classificado utilizando uma escala de classificação.
O problema com este tipo de teste de alergia alimentar é que, ao contrário dos anticorpos IgE, que são responsáveis pelas alergias, os anticorpos IgG encontram-se tanto nas pessoas alérgicas como nas não alérgicas.
Os anticorpos IgG são os anticorpos normais produzidos pelo corpo para combater as infecções.
Os investigadores acreditam que a presença de IgG específica dos alimentos é, de facto, um marcador de exposição e tolerância aos alimentos, e não necessariamente um sinal de alergia.
Consequentemente, os resultados positivos dos testes de IgG específica para alimentos continuam a ser possíveis em adultos e crianças normais e saudáveis.
Por este motivo, a probabilidade de falsos diagnósticos é demasiado elevada e as pessoas podem ser induzidas em erro pela informação fornecida por este tipo de teste de intolerância alimentar.
Para além disso, e devido ao potencial uso indevido deste tipo de teste, existe controvérsia em torno dos testes de sensibilidade alimentar, e muitos investigadores acreditam que estes testes não são apropriados para fazer um diagnóstico de alergia alimentar.
Os testes de IgG também podem deixar os pais ansiosos, especialmente se o teste for para o seu filho e o resultado for positivo. [19].
De acordo com um estudo publicado na revista Allergy, Asthma & Clinical Immunologyo maior risco deste tipo de testes é que uma pessoa com uma verdadeira alergia alimentar IgE, que está em risco significativo de anafilaxia com risco de vida, pode não obter um resultado que mostre os seus elevados níveis de IgG específicos para o seu alergénio particular.
Por conseguinte, podem ser mal aconselhados e correr o risco de reintroduzir este alergénio potencialmente fatal na sua dieta. [20].
Em vez de confiar no autodiagnóstico ou em testes não aprovados, consulte um alergologista que começará por efetuar um rastreio médico completo.
Após uma consulta do historial médico, o alergologista efectua normalmente uma combinação de testes que fornecem informações suficientes para um diagnóstico correto.
Estes testes podem incluir uma análise cutânea, uma análise ao sangue, um teste alimentar oral e uma dieta de eliminação de alimentos. [21].
6 formas de reduzir os sintomas de alergia alimentar
Não existe atualmente nenhum tratamento disponível para prevenir ou tratar as alergias alimentares.
A gestão da alergia alimentar consiste em evitar a ingestão do alergénio responsável e saber o que fazer em caso de ingestão não intencional.
Os seguintes tratamentos naturais para as alergias alimentares ajudá-lo-ão a lidar com os sintomas da alergia alimentar e a torná-los menos graves.
1. A dieta GAPS
A dieta GAPS é um plano alimentar concebido para reparar o revestimento intestinal, estimular o sistema imunitário, parar a sobrecarga tóxica e evitar que as toxinas entrem na corrente sanguínea.
É normalmente utilizada no tratamento de doenças auto-imunes.
A dieta centra-se na eliminação de alimentos difíceis de digerir e que danificam a flora intestinal.
Tende a substituí-los por alimentos ricos em nutrientes para dar à mucosa intestinal a oportunidade de se curar e de se fechar. [22].
Como parte da dieta GAPS, deve evitar alimentos processados, cereais, açúcar processado, hidratos de carbono ricos em amido e batatas, produtos químicos artificiais e conservantes, bem como carne e produtos lácteos convencionais.
Em vez de comer esses alimentos inflamatórios, concentre-se em comer alimentos curativos, como caldo de osso, vegetais sem amido, carnes selvagens orgânicas, gorduras saudáveis e alimentos ricos em probióticos.
2. Enzimas digestivas
A digestão incompleta das proteínas alimentares pode estar associada a alergias alimentares e pode causar sintomas gastrointestinais.
A ingestão de enzimas digestivas às refeições pode ajudar o sistema digestivo a decompor completamente as partículas dos alimentos.
Também serve como um remédio vital contra as alergias alimentares.
3. Probióticos
Os suplementos de probióticos estimulam a função imunitária e reduzem o risco de desenvolver alergias alimentares.
Um estudo de 2011 publicado em Bioscience of Microbiota, Food and Health avaliou 230 bebés com suspeita de alergia ao leite de vaca.
Os bebés foram divididos aleatoriamente em grupos que receberam uma mistura de quatro estirpes de probióticos ou um placebo durante quatro semanas.
Os resultados mostraram que os probióticos podem melhorar tanto a inflamação como a defesa imunitária no intestino.
O tratamento com probióticos estimulou ainda mais a maturação do sistema imunitário, uma vez que os bebés que receberam probióticos apresentaram uma maior resistência às infecções respiratórias e uma melhor resposta aos anticorpos da vacina. [23]
4. MSM (metilsulfonilmetano)
A investigação sugere que os suplementos de MSM podem ser eficazes na redução dos sintomas de alergia.
O MSM é um composto orgânico contendo enxofre que é utilizado para melhorar a função imunitária, reduzir a inflamação e ajudar a restaurar os tecidos saudáveis do corpo.
Pode ser utilizado para aliviar problemas digestivos e problemas de pele associados a sintomas de alergia. [24].
5. Vitamina B5
A vitamina B5 apoia a função adrenal e pode ajudar a controlar os sintomas de alergias alimentares.
É importante para manter um trato digestivo saudável e estimular a função imunitária. [25].
6. L-glutamina
A L-glutamina é o aminoácido mais abundante no sangue e pode ajudar a reparar o intestino permeável e a melhorar a saúde imunitária.
A investigação mostra que o intestino permeável, ou hiperpermeabilidade intestinal, pode causar uma variedade de condições, incluindo alergias.
Compostos como a L-glutamina têm o potencial mecânico de inibir a inflamação e o stress oxidativo [26].